Материалы XV Международной конференции «Основные направления фармакотерапии в неврологии» CУДАК, 24–26 апреля 2013 г.
ЭФФЕКТИВНОСТЬ И РОЛЬ РАННЕЙ ТЕРАПИИ В ПРОФИЛАКТИКЕ ДЦП У НЕДОНОШЕННЫХ ДЕТЕЙ
Шарипова К.М.
Республиканская детская психоневрологическая больница им. У.К. Курбанова
Актуальность. В последнее десятилетие в нашей стране наблюдаются стремительные изменения в неантологической службе: внедрение системы первичной реанимации новорожденных, широкое использование искусственной вентиляции легких, что позволило существенно снизить неонатальную смертность и создает возможность перейти на новые – международные критерии живорождения (1). В связи с этим ежегодно увеличивается число детей, рожденных с низкой и очень низкой массой тела. В целом, по республике большое количество детей выписываются из стационаров после оказания им продленной реанимационной помощи. Отсутствие обоснованной методологии ведения таких детей приводит к выраженным затруднениям, к вычленению первоочередных задач в коррекции их соматического состояния. Еще большую сложность представляет собой отсутствие данных, как должны развиваться такие дети. [2, 3] Они достаточно часто оцениваются, исходя не из с корригированного возраста, а из фактического, что приводит к утрированию тяжести их состояния в районной поликлинике. Совместно с городским перинатальным центром в 2007–2008 году, а с 2008–2012 совместно с Республиканским специализированным научно-практическим медицинским центром педиатрии (РСНПМЦ педиатрии) и Республиканской детской психоневрологической больницей имени Курбанова (ДПНБ им. Курбанова) была создана программа коррекции развития и раннего вмешательства в лечении и профилактики ДЦП у недоношенных детей, родившихся с низкой и очень низкой массой тела. Основной целью этой программы является разработка единой, комплексной программы наблюдения, оценки динамики развития, методов и сроков реабилитационного лечения недоношенного ребенка. Следует отметить, что за последние годы идея необходимости создания таких центров все больше занимает умы неонатологов.
Цель исследования: разработать критерии раннего выявления риска ДЦП у недоношенных детей и оценить их эффективность в принятии решения по внедрению профилактических и комплексных реабилитационных медицинских технологий.
Материалы и методы исследования. Исследование проводились на базе ДПНБ имени Курбанова и отделениях патологии новорожденных (ОПН) городского перинатального центра и РСНПМЦ педиатрии. В исследование были включены 140 детей, находившееся на стационарном и амбулаторном лечении в отделениях и консультативно-диагностической поликлинике ДПНБ им. Курбанова, отделениях патологии новорожденных городского перинатального центра и РСНПМЦ педиатрии. Исследование носило проспективно-ретроспективный характер и проводилось в течение четырех лет с 2007 года по 2011 год включительно. 100 детей с диагнозом ДЦП составляли основную группу. 40 детей составляли группу сравнения, за время наблюдения у них не сформировались двигательные нарушения. Состояние детей с установленным диагнозом детский церебральный паралич, составляющих основною группы на этапе родильного дома, оценивалось ретроспективно по данным медицинской документации, а дети из группы сравнения наблюдались, начиная с ОПН.
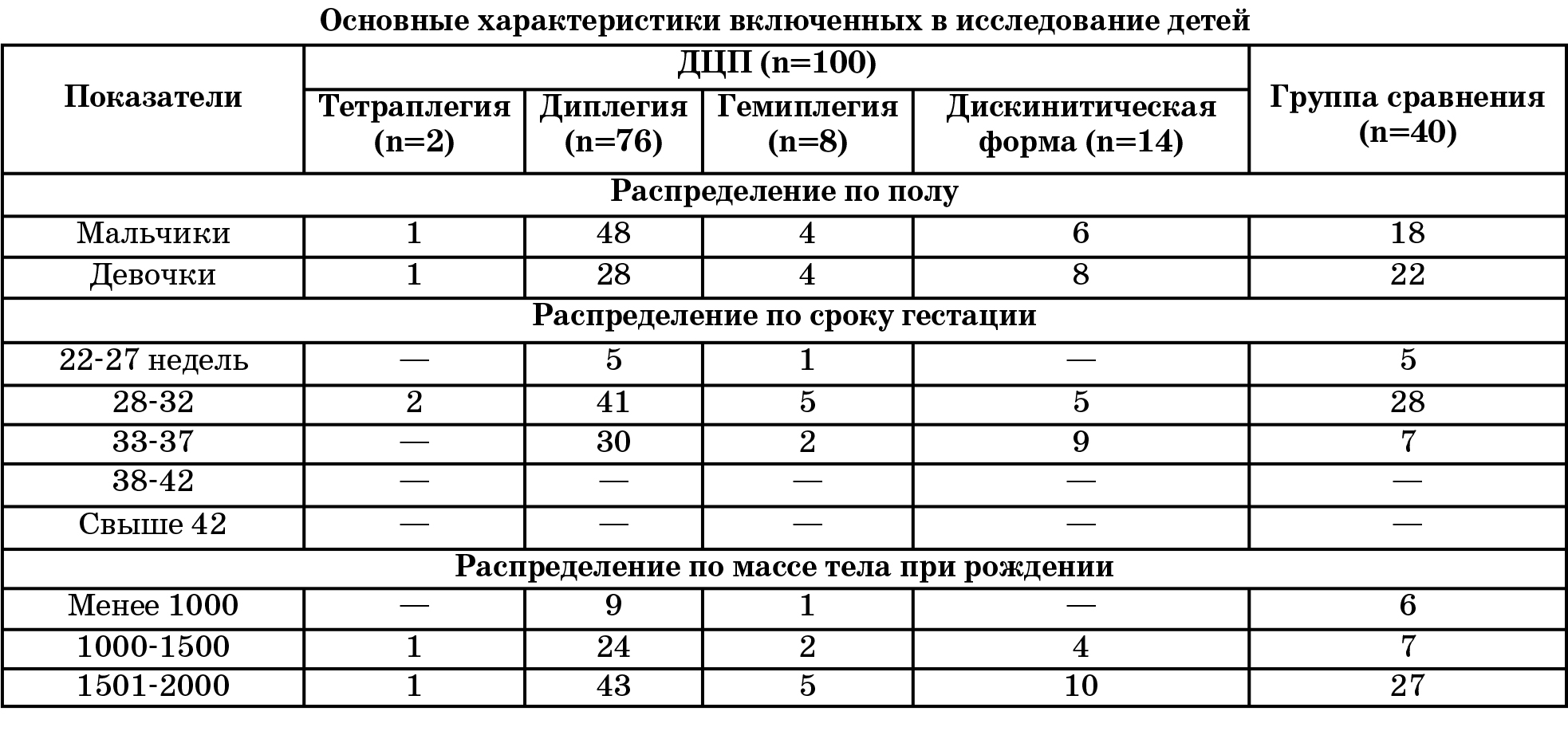
Как видно из таблицы основная и группа сравнения сопоставимы по гестационному возрасту и массе тела при рождении.
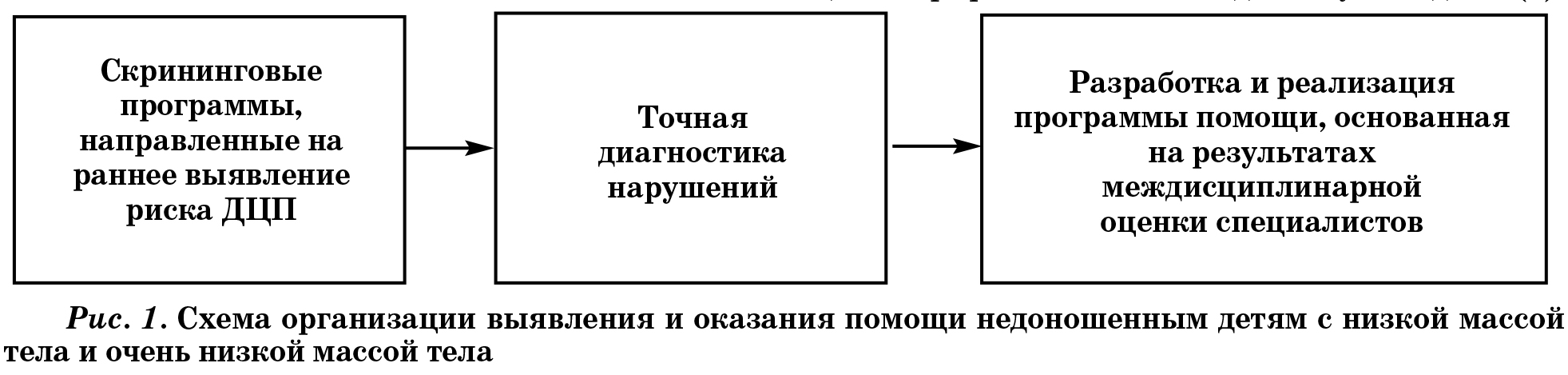
Скрининговая программа применялась детям из контрольной группы на 2 этапе выхаживания, что позволило выделить детей группы риска и своевременно назначить адекватную реабилитационную терапию. Мониторинг детей группы риска проводился невропатологом 1 раз в неделю, при необходимости проводилась нейросонография на аппарате MINDRAY DC-7 микроконвексным датчиком. После выписки из ОПН дети осматривались и брались на учет в консультативно-диагностической поликлинике ДПНБ им. Курбанова, где разрабатывалась индивидуальная программа реабилитации, основанная на результатах междисциплинарной оценки специалистов. Мониторинг детей в первые 2 месяца жизни проводился каждые 10 дней, в дальнейшем до 6 месяцев 1 раз в месяц, после 6 месяцев 1 раз в два месяца. В 3, 6 и 12 месяцев проводилась оценка психомоторного развития по шкале Журбы-Мастерковой (4) и нейросонография. Некоторым детям проводилось видеонаблюдение, позволяющие объективно оценить количественный и качественный анализ активных движений ребенка (5, 6).
Результаты и их обсуждение. Дети, наблюдавшиеся с рождения, в основном городские жители. В основной группе, где у детей сформировались двигательные нарушения и, где отмечается поздняя обращаемость к специалистам в основном жители сельской местности. По роду занятий материи всех групп не отличаются. У 43% матерей из основной группы во время беременности перенесли ОРВИ, а в группе сравнения у 55%, анемия была у 76% женщин из основной группы, 32% в группе сравнения. У 21% матерей был диагностирован гестоз 2 половины беременности в основной и у 58% в группе сравнения.
Роды были первыми у 39 (39%) матерей в основной группе и у 18 (45%) – в группе сравнения. Повторные роды (от 2 до 4) наблюдались у матерей в обеих группах (61% в группе с ДЦП и 55% – в группе сравнения). Самостоятельные роды были более чем у половины матерей основной (82%) и группе сравнения (72,5%). В группе детей с ДЦП экстренное кесарево сечение проводилось в 18% (18) случаев, в 2 случаях кесарево сечение было плановым. В группе сравнения экстренное кесарево сечение проводилось в 27,5 % случаев и во всех случаях носило экстренный характер. У большинства детей было головное предлежание – 64 (92%) в группе детей с ДЦП и 20 (83%>) в группе сравнения. Тазовое предлежание наблюдалось в 3 (4,3%) случаях в основной и в 2 (8,3%) случаях в группе сравнения, косое или поперечное предлежание наблюдалось в 2 (2,8%) случаях в основной и 2 (8,3%) случаях группе сравнения.
Таблица 1
 Осложнения в родах: дородовое излитие околоплодных вод 60% в группе сравнения и 66% в основной, Стремительные роды 15% основной и 12,5% группе сравнения, ПОНРП 17% основной и 25% группе сравнения, преэкламсия 7% основной и 12,5 группе сравнения.
Осложнения в родах: дородовое излитие околоплодных вод 60% в группе сравнения и 66% в основной, Стремительные роды 15% основной и 12,5% группе сравнения, ПОНРП 17% основной и 25% группе сравнения, преэкламсия 7% основной и 12,5 группе сравнения.
Дети из группы сравнения наблюдались в ОПН 1 раз в неделю и сразу после выписки брались на учет в поликлиническое отделение ДПНБ им. Курбанова и согласно принципам раннего вмешательства для них разрабатывалась индивидуальная программа реабилитации. Контроль динамики состояния и развития каждого ребенка оценивался на основании регресса неврологических синдромов, шкалы психомоторного развития Журбы-Мастерковой и нейросонографического исследования. В ранний восстановительный период у детей в группе сравнения были установлены следующие диагнозы: ППНС (перинатальное поражение нервной системы): синдром церебрального возбуждения 8 (20%), с-м ликворо-сосудистой дистензии 12 (30%), гидроцефально-гипертензионный с-м 10 (25%), с-м нарушения тонуса и моторики у 6 (15%) и с-м вегето-висцеральных нарушений у 4 детей (10%).
Результаты показали, что схема раннего выявления двигательных нарушений у детей, родившихся с низкой и очень низкой массой тела имеет большой потенциал в профилактике инвалидности у этих детей (7).
Согласно приведенным данным видно, что дети из группы сравнения имели изначально те же факторы риска развития ДЦП, что и дети из основной группы, где развились двигательные нарушения. У 25 детей из контрольной группы в 1 год имелась задержка моторного развития в легкой степени, 4 детей развивалась соответственно возрасту и 11 детей была задержка моторного развития, связанная с рахитической несостоятельностью связочного аппарата, дисплазией тазобедренного сустава, снижением мышечного тонуса без параличей и парезов. Этим детям к базисной терапии: дегидратационной лечение, ноотропное, препараты для улучшения мозгового кровообращение, витамин Д (вигантол, аква Д3) и кальций содержащие препараты был применен препарат нейромидин (ипикадрин) блокатор калиевой проницаемости мембраны + ингибитор холинэстеразы. Препарат восстанавливает и стимулирует нервно-мышечную передачу, восстанавливает проведение импульса в периферической нервной системе, нарушенного
вследствие различной травмы, умеренно стимулирует ЦНС, улучшает память и способность к обучению. Для лечения детей с двигательными нарушениями нейромидин применялся по следующей схеме:
1 этап – 0,5% раствор детям с 8-месячного возраста по схеме 0,5-0,6-0,7-0,8-0,9-1,0-1,0-1,0-1,0 мл через день № 10 или методом инъекционной фармакоакопунктуры в биологически активные точки, чередуя с введением раствора Витамина В12 по 200 ед внутримышечно № 10 через день.
2 этап – применение нейромедина per os по 0,005 мг х 2 раза в день, курс лечения 1 месяц. Применение нейромидина необходимо сочетать с лечебной физкультурой, общим массажем и физиотерапевтическим лечением. После проведенного лечения у детей укрепились все группы мышц, нормализовался мышечный тонус, что подтверждается электромиографией. К 2 годам все дети из контрольной группы самостоятельно ходили, интелектульное развитие соответствовало возрастной норме.
Анализ совместной работы Республиканской психоневрологической больницы и Республиканского специализированного научно-практического медицинского центра педиатрии за 3 года показал, что предлагаемая нами структура вполне действенна. Таким образом, полученные нами данные свидетельствуют что, применяя критерии раннего выявления детей группы риска, нейровизуализацию и количественные методы оценки неврологического статуса позволяют более точно и объективно оценить степень и характер формирующихся с возрастом нарушений и выделить группу риска по формированию тяжелых форм ДЦП на ранних этапах.
Выводы:
- Факторами риска по развитию ДЦП у детей, родившихся с низкой и очень низкой массой тела, являются отягощенный акушерский анамнез и рождение путем операции кесарево сечение по экстренным показаниям.
- Одним из путей профилактики и предупреждения развития ДЦП у детей, родившихся с низкой и очень низкой массой тела являются непрерывный мониторинг психо-моторного развития.
Литература
- Салихова К.Ш., Джубатова Р.С., Умарова З.С., Ишниязова Н.Д., Шарипова К.М. Оценка здоровья детей раннего возраста перенесших критическое состояние в периоде новорожденности.// Журнал теоретической и клинической медицины № 3 2010 г., с. 141–143.
- Пальчик А.Б., Федорова Л.А., Понятишин А.Е. Неврология недоношенных детей. – МЕДпресс: Москва, 2010 г. – 219 с.
- Пальчик А.Б., Шабалов Н.П. Гипоксически_ишемическая энцефалопатия новорожденных. – СПб: Питер, 2006 г. – 219 с.
- Журба Л.Т., Мастюркова Е.А. Нарушение психомоторного развития детей первого года жизни. – М.: Медицина, 1981 г. – 271 с.
- Prechtl H. F. R., Einspieler C., Cioni G., Bos A.F., Ferrari F., Sontheimer D. An early marker for neurological deficits after perinatal brain lesions. //The Lancet, 10 May 1997, V. – 349, Is. – 9062, p. 1361–1363.
- Prechtl H. F. R. State of the art of a new functional assessment of the young nervous system. An early predictor of cerebral palsy_V/ Early Human Developm., 24 November 1997, V. – 50, Is._l, p. 1–11.
- Баранова Н.Б., Бёрьесон Б., Васильева Т.П., Гарбарук Е.С., Довбня С.В., Клочкова Е.В., Кожевникова Е.В., Морозова Т.Ю., Пасторова А.Ю., Рыскина В.Л., Чистович И.А. Нет необучаемых детей! Книга о раннем вмешательстве. – Каро: СПб, 2007 г. – с. 71.

