Журнал ПЕДІАТРІЯ, АКУШЕРСТВО ТА ГІНЕКОЛОГІЯ, №5, 2002
М. В. Хайтович
Кафедра педіатрії № 4 (зав. – проф. В.Г. Майданник)
Національного медичного університету ім. О.О. Богомольця
Серед першочергових завдань, що стоять перед клінічною педіатрію в наш час, є вивчення факторів розвитку соціально значущих хвороб і розробка профілактичних технологій, що забезпечать підвищення адаптаційних резервів дітей за несприятливих умов навколишнього природного та соціального середовища [4].
Як показали наші попередні дослідження, в генезі вегетативних дисфункцій (ВД) у дітей велике значення має ураження центральної нервової системи [5,6]. Формування концепції про неврологічні аспекти ВД тісно пов'язано з розвитком уявлення про мінімальні мозкові дисфункції (ММД). В наш час ММД розглядається як наслідок ранніх локальних уражень головного мозку, що проявляється віковою незрілістю окремих вищих психічних функцій та їх дисгармонійним розвитком [2], крім того, у 100% хворих ММД супроводжується ВД з порушенням роботи внутрішніх органів.
Відомо, що в ЦНС кожний відділ має свою чітко оформлену функцію. Задні відділи півкуль відповідають за прийом, перероблення, зберігання інформації. Лобні частки забезпечують програмування, контроль та регуляцію діяльності. Відомо, що права півкуля знаходиться під активуючим впливом діенцефальних відділів, а ліва – ретикулярної формації. Верхній відділ мозкового стовбура, ретикулярна формація, утворення медіобазальної кори регулюють тонус півкуль. Міст є інформаційним вузлом. Ретикулярна формація має широкі зв'язки з глибинними відділами півкуль, регулює сон і активність. Мигдалина відіграє значну роль в ситуаціях вибору [8]. Морфологічні особливості сильвієвої борозни корелюють з можливостями навчання [7]. Для діагностики органічних уражень ЦНС велике значення мають нейропсихологічні методи. Як показали останні дослідження, показники когнітивних функцій (КФ) дозволяють визначити топіку ураження [10], реакцію на гіпоксію [9], оцінити вплив патогенних факторів довкілля [3]. Уповільнене становлення функціональної спеціалізації півкуль або відсутність її може призвести до труднощів в оволодінні читанням та письмом.
Для лікування ММД широко застосовуються препарати ноотропного ряду. Термін «ноотропи» вперше був запропонований автором пірацетаму К. Жиурджеа в 1971 році для позначення засобів, що здійснюють специфічний активуючий вплив на інтегративні функції мозку, стимулюють навчання, поліпшують пам'ять і розумову діяльність, посилюють кортико-субкортикальні зв'язки.
Ноофен – похідне гамма-аміномасляної кислоти і фенілетиламіну, відноситься до групи ноотропних засобів. Вже досить довгий час ноофен застосовується при лікуванні межових розладів психоемоційної сфери у дітей. Зокрема, ноофен виявляє транквілізуючі властивості, але, на відміну від інших транквілізаторів, діє м'яко, не пригнічує ЦНС, не викликає залежності, «синдрому відміни'».
Активуюча дія ноофену використовується для лікування астенічних розладів. Ноотропні властивості ноофену також відомі. Так, показано, що ноофен поліпшує слухомовну пам'ять [2]. Але до останнього часу ноотропні властивості ноофену не часто використовуються в клінічній практиці.
Метою нашого дослідження було встановлення впливу ноофену на когнітивні функції у дітей з вегетативними дисфункціями.
Матеріали та методи. Обстежено 91 дитину (39 дівчаток і 52 хлопчики) віком від 8 до 17 років в Київському міському Центрі діагностики та корекції вегетативних дисфункцій у дітей. План обстеження, крім загальноклінічного, включав визначення когнітивних функцій за допомогою нейропсихологічних тестів.
Для оцінки графомоторних функцій (ГФ), які характеризують стан лівої тім'яно-потиличної ділянки головного мозку, застосовували тест Елліс [1]. За правильне виконання кожної з 10 фігур хворий отримував 2 бали, за грубі помилки балів не нараховували, за незначні помилки знімали 1 бал. Інтерпретацію проводили на підставі набраної суми балів (13-16 балів – ГФ злегка порушена, 9-12 балів – середньо порушена, менше 8 балів – значно порушена). Для визначення моторних функцій (МФ), з метою оцінки стану лобних часток головного мозку, використовували моторні проби «кулак-ребро-долоня» і «рахунок пальців». Сукцесивні функції (СФ) визначали для оцінки стану скроневих часток мозку за допомогою прямого і зворотнього повторів цифрових рядів. При правильному виконанні моторних і сукцесивних проб хворому нараховували по 10 балів. За кожну помилку (при порушенні порядку, автоматизму, персевераціях та ін.) віднімали бал. Оцінювали МФ і СФ як значно порушені, якщо дитина набирала менше 5 балів, середньо порушені – при 5-6 балах, злегка порушені – при 7-8 балах. Тип моторного домінування (ТМД) визначали за типом, якою рукою дитина виконувала ГФ (правша або лівша). Крім того, оцінювали, якою рукою дитина починала виконувати моторні проби, використовували проби «переплетіння пальців», «переплетіння передпліч», «ведуче око», «стрибок на одній нозі». Максимально дитина-правша отримувала 5 балів, за кожний прояв «лівшіства» знімали бал.
Статистичну обробку результатів дослідження проводили з використанням критеріїв Ст'юдента.
Результати досліджень та їх обговорення. Найчастіше хворі скаржились на головний біль (95,1%), запаморочення (80,5%), швидку стомлюваність (80,5%), біль у ділянці серця (70,7% ). Четверту частину хворих (26,8%) непокоїв біль в ділянці живота, дещо рідше (12,2%) в кінцівках. Головний біль 91,1% хворих пов'язували зі шкільними навантаженнями, 71,1 % – з переміною погоди. Найчастіше діти характеризували головний біль як дифузний і періодичний (73,1%), дещо рідше – відмічали приступи головного болю (14,6%), 7,3% хворих вказували на постійний головний біль з періодичним посиленням на фоні шкільних навантажень чи при зміні погоди.
Згідно з даними анамнезу лише третина дітей не мала ускладненої спадковості. У 56,1% хворих мати, а у 36,6% – батько страждає на хронічні захворювання (ВД, первинна артеріальна гіпертензія, холецистит, ішемічна хвороба серця, виразкова хвороба, цукровий діабет та ін.). Серед обстежених четверта частина хворих(23) була із групи підвищеного радіаційного ризику (діти ліквідаторів аварії на ЧАЕС, евакуйовані після аварії на ЧАЕС). Більшість дітей (56,1%) мала ускладнений акушерський анамнез (токсикози першої і другої половин, загроза переривання вагітності, слабість пологової діяльності, оперативні втручання тощо), причому, кожна п'ята дитина мала 2 і більше несприятливих чинники. Часто відмічалась знижена резистентність до інфекційних захворювань (у 60,9% хворих). Слід відмітити, що 12,2% обстежених перенесли різного ступеня тяжкості черепно-мозкову травму.
Вегето-судинна дисфункція (ВСД) за гіпертензивним типом визначалась у 36 хворих (10 дівчаток і 26 хлопчиків), за гіпотензивним типом – у 23 (7 дівчаток і 16 хлопчиків). У решти дітей (22 дівчинки і 10 хлопчиків) діагностовано пароксизмальну вегетативну недостатність (ПВН), що протікала у вигляді приступів синкопе, симпатоадреналових кризів (панічних атак).
Згідно з даними кардіоінтервалографії 54% хворих мали переважання симпатичного, лише 9% – парасимпатичного відділу вегетативної нервової системи у вихідному вегетативному тонусі. У біль- шості хворих (70%) вегетативна реактивність була гіперсимпатикотонічною.
Мали правий ТМД 18 дітей (виконували графомоторні проби правою рукою, починали виконувати моторні проби правою рукою, у них визначались «ведучі» праве око і права нога, переважала права сторона при виконанні проб з переплетінням пальців і передплічь). Одна дитина мала лівий ТМД; 60 дітей виявляли амбідекстрію (графомоторну пробу виконували правою рукою, а інші проби не виявляли переважання правої чи лівої сторони); 14 хворих виявляли приховану ліворукість (графомоторні проби виконували правою рукою, всі інші – лівою).
В таблиці 1 наведено загальну характеристику КФ у обстежених хворих. Так, у дітей з ВД найбільше страждає ГФ, нормальні показники ГФ відмічено лише у 6,6% дітей, тоді як нормальні значення МФ і СФ – відповідно у 38,5 і 46,1% хворих. Кожна 10-та дитина з ВД має значні порушення ГФ.
Згідно з даними таблиці 2, КФ суттєво не відрізнялись у хворих з різними клінічними формами ВД. У хворих з ПВН відмічались дещо нижчі в середньому значення ГФ і МФ порівняно з хворими з перманентною артеріальною гіпертензією та артеріальною гіпотензією (12,84±0,12 і 8,04±0,08 бала проти відповідно 13,25±0,05 і 8,14±0,03 бала; 12,68±0,09 і 8,47±0,06 бала), але різниця була недостовірною.
Таблиця 1
Характеристика когнітивних функцій у дітей з вегетативними дисфункціями, %
|
КФ |
Характеристика КФ у дітей з ВД |
|||
|
нормальна |
злегка знижена |
середньо знижена |
значно знижена |
|
|
ГФ МФ СФ |
6,6 38,5 46,1 |
55,9 51,6 44 |
26,6 9,9 9,9 |
10,9 – – |
У хворих на артеріальну гіпотензію відмічався достовірно нижчий ТМД порівняно з хворими з ВСД за гіпертензивним типом і хворими з ПВН (2,89±0,05 бала проти відповідно 3,45±0,03 і 3,68±0,07 бала; р<0,05).
У дітей, які часто хворіють на інфекційні захворювання, встановлено особливості КФ. Зокрема, у них достовірно нижчі ГФ (12,87±0,05 проти 14,4±0,17 бала; р<0,05) і вищі СФ (8,74±0,04 проти 7,7±0,12 бала; р<0,05). Також достовірні відмінності СФ виявлено залежно від спадковості. У дітей з ускладненою спадковістю СФ достовірно вищі (8,72±0,02 проти 7,72±0,1 бала; р<0,05). Не встановлено особливостей КФ у хворих з групи радіаційного ризику.
Таблиця 2
Середні значення когнітивних функцій (M±т) у дітей з різними клінічними формами ВД (бали)
|
КФ
|
ВСД за гіпотензивним типом (n=35) |
ВСД за гіпотензивним типом (n=19) |
ПВН (n=25)
|
|
ГФ МФ СФ тмд |
13,25±0,05 8,14±0,03 8,54+0,03 3,45+0,03 |
12,68+0,09 8,47±0,06 8,52±0,06 2,89±0,05* |
12,84±0,12 8,04+0,08 8,68±0,07 3,68+0,07 |
Примітка* – достовірність відмінностей (р<0,05)
Таким чином, діти з ВД мають переважно скарги цереброастенічного характеру (дифузний періодичний головний біль, пов'язаний з переміною погоди і шкільними навантаженнями, запаморочення, підвищена стомлюваність). У них виявляються порушення КФ, що, можливо, зумовлено обтяжливим анамнезом (спадковість за психосоматичними захворюваннями, несприятливий перебіг вагітності та пологів, фактори екологічного неблагополуччя, часті інфекційні захворювання). Найбільш вираженими є порушення ГФ. Особливості ТМД (переважання тонусу правої півкулі головного мозку) поєднуються з певним фенотипом вегетативних порушень, зокрема, перманентною артеріальною гіпотензією.
Виходячи з цих позицій, ноотропні препарати є засобом патогенетичної терапії ВД у дітей. Враховуючи схильність хворих на ВД до тривожності, гіперсимпатикотонічний характер вегетативного гомеостазу, наявність вираженого астенічного синдрому у переважної більшості хворих, одним із найбільш патогенетично обґрунтованих для хворих на ВД ноотропних препаратів є ноофен.
З метою корекції КФ у хворих на ВД ми призначали ноофен у вигляді монотерапії дозою 250 мг двічі на день (вранці та вдень) при виписці зі стаціонару або дітям, які знаходились на амбулаторному лікуванні. Курс терапії тривав 3 тижні. Ефективність лікування оцінювали з урахуванням суб'єктивних, об'єктивних критеріїв, стану КФ (% від максимально можливого результату).
Відмічено, що вже наприкінці першого – на початку другого тижня прийому ноофену у дітей поліпшилось самопочуття, значно зменшився головний біль, підвищилась працездатність, зменшилась метеозалежність та прояви тривоги. Відмічено добрий антифобічний ефект.
Встановлено (рис. 1) підвищення всіх КФ, особливо ГФ, яка збільшилась достовірно з 61 до 72% (р<0,05) від максимально можливої.
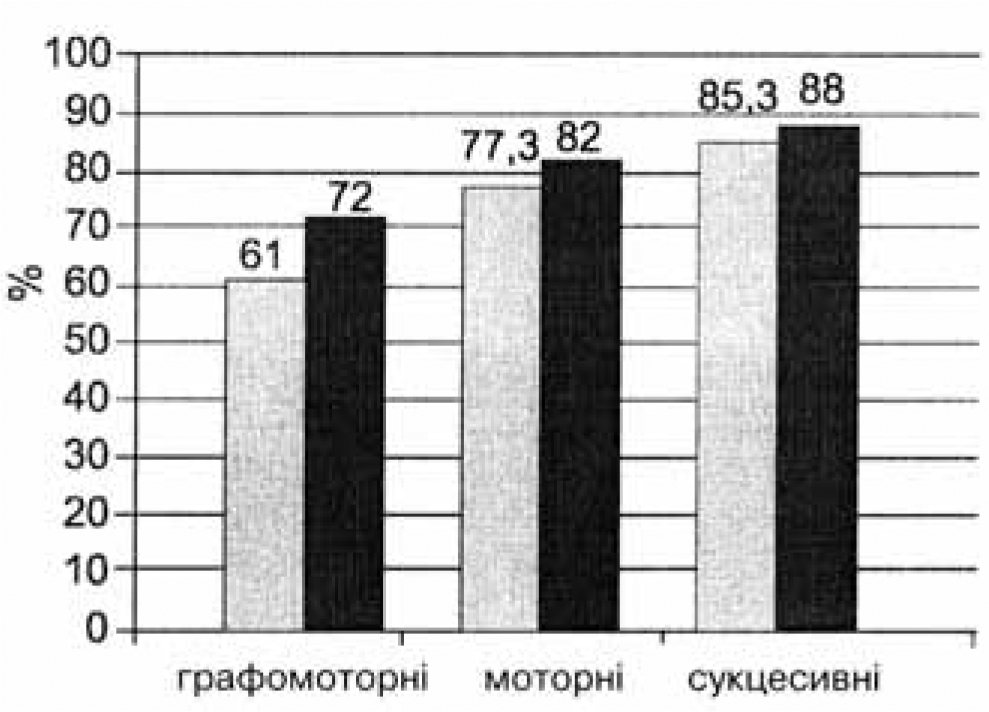
Мал. 1. Динаміка когнітивних функцій у дітей з вегетативними дисфункціями під впливом ноофену
Препарат добре переносився, лише двоє хворих відмічали невелику нудоту в перші кілька хвилин після прийому ноофену.
Таким чином, у дітей з ВД після тритижневого курсу лікування ноофеном звичайними терапевтичними дозуваннями поліпшився загальний стан, зменшились прояви астеноневротичного синдрому, підвищились когнітивні функції.
Висновки.
- Діти, хворі на вегетативні дисфункції, мають порушення когнітивних функцій, особливо у них страждає графомоторна функція.
- Ноофен володіє широким діапазоном терапевтичної дії: поліпшує загальний стан та когнітивні функції, зменшує тривожність та прояви астенічного синдрому у дітей з вегетативними дисфункціями. Це свідчить про доцільність використання ноофену в комплексному лікуванні вегетативних дисфункцій у дітей.
- Вассерман Л. Л., Дорофеева С.А., Меерсон Я.А. Методы нейропсихологической диагностики: Практ. руководство. – Санкт-Петербург: Изд-во «Стройлеспечать», 1997. – 304 с.
- Заваденко Н.Л. Гиперактивность с дефицитом внимания у детей: проблемы диагностики и лечения //
- Соціальна педіатрія. Розділ: «Медико-соціальні аспекти реабілітації дітей з хронічним ураженням нервової системи». – К., 2001. – С. 301-306.
- Ильченко И.Л. Методические подходы к оценке нервно-психического развития детей, проживающих на территориях, загрязненных эндотоксикантами // Журн. неврологии и психиатрии им. С.С. Корсакова. –1999.– № 11. – С. 36-40.
- Майданник В.Г. Перспективи розвитку клінічної педіатрії в XXI столітті // ПАГ.– 2002.– №1. – С.8-12.
- Хайтович М.В. Нейропсихосоматичні співвідношення у дітей з вегетативними дисфункціями // Там же. – 1999. – № 4. – С. 83-84.
- Хайтович М.В. Вегетативні дисфункції у дітей: (Неврологічні аспекти) // Соціальна педіатрія. Розділ: «Медико-
- соціальні аспекти реабілітації дітей з хронічним ураженням нервової системи». – К., 2001. – С.480-483.
- Billingsley R.L., Schrimsher G.W., Jackson EJ». et al. 3rd. Significance of planum temporale and planum parietale
- morphologic features in neurofibromatosis type 1 //Arch. Neurol. – 2002. – Apr; 59(4): 616-622.
- Kahn I., Yeshurun Y., Rotshtein R. et al. The role of the amygdala in signaling prospective outcome of choice // Neuron. – 2002. – Mar 14; 33(6): 983-94.
- Qin Y., Ma R.S., Ni H.Y. et al. Locating the impairment of human cognitive function during hypoxia // Space Med. Med.
- Eng. (Beijing). – 2001. – Jun; 14(3): 218-20.
- Zaatreh M.M., Bates EJt., Hooper SJi. et al. Morphometric and neuropsychologic studies in children with arachnoid cysts // Pediatr. Neurol. – 2002. – Feb; 26(2): 134-8.
Педіатрія, акушерство та гінекологія , №5, 2002

