A. C. Cвінціцький, В. П. Лакатош
Національний медичний університет ім. О.О. Богомольця
У 1931 році англійським ученим доктором Робертом Франком уперше був описаний синдром передменструального напруження – симптомокомплекс, що розвивається в другій фазі менструального циклу і проявляється нервово-психічними, вегетосудинними й обмінно-ендокринними порушеннями.
Ці порушення виникають у термін від двох тижнів до двох днів до менструації й минають відразу, або протягом перших днів після її настання. У більшості країн світу це явище одержало назву «передменструальний синдром» (ПМС) і воно має статус окремої нозологічної одиниці. Дані щодо його частоти досить суперечливі, однак, як підкреслює більшість дослідників, 90% жінок протягом життя зазнають хоча б декількох з більш ніж ста відомих проявів ПМС, при цьому в 25-49% жінок репродуктивного віку симптоми захворювання помірно виражені, у 10-12% вони настільки сильні, що це порушує звичний ритм їхнього життя, негативно впливає на відносини в родині і на роботі, а 5% змушені звертатися за екстреною медичною допомогою або втрачають контроль над своїми діями (від застосування фізичної сили до думки про самогубство) [5, 7].
Етіологія і патогенез ПМС донині залишаються неповністю вивченими. Існує кілька теорій, що пояснюють його виникнення. Дехто з дослідників вважає, що в основі ПМС лежить порушення взаємин між естрогенами і прогестероном, інші пов'язують ПМС із порушенням водно-сольового обміну, алергією до власних гормонів, з функціональними порушеннями вегетативної нервової системи, з гіперпролактинемією [9].
Комплексне вивчення етіологічних факторів, преморбідного тла, функціонування системи гіпоталамус-гіпофіз-яєчники-надниркові залози, свідчать про первинну участь гіпоталамуса у виникненні ПМС. можна вважати, що ПМС є проявом недостатності адаптаційної системи організму на рівні гіпоталамус-гіпофіз-яєчники-надниркові залози.
Відомо, що в багатьох функцій жіночого організму відзначається хвилеподібне коливання, яке збігається з ритмічною діяльністю статевої системи, так звана менструальна хвиля. Починаючи приблизно із середини менструального циклу, вона досягає максимуму перед настанням менструації, а відразу після настання менструації, знижується [5].
Виходячи із сучасних уявлень про роль гіпоталамуса в регуляції менструального циклу й організації адаптаційних реакцій, вважають, що при нормальній функції гіпоталамуса й пов'язаних з ним вищих відділів ЦНС, забезпечується такий стан гомеостазу, коли не тільки мінімальні, але і досить виражені фізіологічні коливання, властиві менструальному циклу, не відбиваються на стані жінки.
При уродженому недорозвиненні гіпоталамуса або порушенні його функції, унаслідок впливу патогенних факторів, механізми адаптації порушуються. При цьому, передменструальна напруженість, що «згасає» на рівні проміжного мозку у здорових жінок, стає подразником, який формує симптомокомплекс ПМС [2, 5, 6, 10].
Виникненню ПМС сприяють стреси, аборти і пологи, особливо патологічні, а також такі інфекційні захворювання, як ГРВІ, грип, дизентерія, енцефаліт. Крім того, виникненню ПМС сприяє хронічний вплив радіації, робота на шкідливих промислових підприємствах, перенесені черепно-мозкові травми.
Для ПМС є характерною циклічність перебігу з появою в другій половині менструального циклу скарг на дратівливість, депресію, агресивність, плаксивість, головний біль і запаморочення, нудоту і блювання, порушення сну, хворобливе нагрубання молочних залоз, набряки, метеоризм, свербіж всього тіла або деяких його частин, біль у ділянці серця, тахікардію, гіпертермію, озноб тощо.
Нейропсихічні прояви ПМС виявляються не тільки в скаргах, але й у поведінці хворих. Неадекватність поведінки хворих із ПМС у другій половині менструального циклу слугує сигналом захворювання і не піддається самоконтролю. У першій половині менструального циклу жінки критично оцінюють своє поводження.
Провідну роль у клініці ПМС відіграють розлади вегетативної регуляції, що клінічно проявляються різними нейровегетативними синдромами (емоційна лабільність, неспокійний сон, швидка стомлюваність, почастішання і лабільність пульсу, пітливість, посилений дермографізм, локальні спазми або розширення артерій, асиметрія АТ і нічної температури, акроціаноз, зміни кольору шкіри, мігрень). Біль у ділянці серця часто-густо нагадує напади стенокардії, що змушує пацієнток звертатися до терапевта [14, 15]. При цьому має значення циклічність появи болю, відсутність ефекту від коронаролітиків, дані ЕКГ. Аналіз клінічної симптоматики вегето-судинної дисфункції дозволяє виділити такі її особливості:
1) множинність і поліморфність скарг хворих;
2) тривалий анамнез, що вказує на хвилеподібний перебіг хвороби, посилення всієї симптоматики під час загострення;
3) доброякісність перебігу;
4) невідповідність між великою кількістю скарг і малою кількістю об'єктивних ознак хвороби неспецифічного характеру;
5) ефективність лікування седативними препаратами.
Таким чином, ПМС є одним із класичних психосоматичних розладів, у профілактиці й лікуванні якого істотна роль належить своєчасній корекції адаптаційних механізмів нейрогуморальної регуляції гомеостазу організму [4,11, 13].
У зв'язку з тим, що у синдромологічній струк-турі ПМС присутні такі симптоми, як тривога, страх, емоційна і вегетативна лабільність, м'язова напруженість, підвищена виснаженість, застосування препаратів транквілізуючої дії є необхідним.
Найбільш розповсюдженими є транквілізатори бензодіазепінового ряду: діазепам (реланіум, седуксен), рудотель, хлордіазепоксид (еленіум), тазепам, феназепам, грандаксин та ін. У спектрі їхньої психо- і вегетотропної активності найбільш значущими є анксіолітична (протитривожна), антифобічна, міорелаксуюча, снодійна активність.
Разом з бажаними ефектами дана група препаратів викликає низку негативних явищ, таких як виражена сонливість (часто), атаксія, м'язова слабкість, зниження розумової і фізичної працездатності, зниження швидкості реакції, емоційна байдужість, частими є звикання й індивідуальна непереносимість.
У зв'язку з появою на фармацевтичному ринку великої кількості нових препаратів транквілізуючої дії, визначено основні вимоги, яким вони мають відповідати:
1) наявність широкого спектра фармакотерапевтичної дії, ефективний вплив на різні системи організму;
2) комплексний механізм дії, що забезпечує в оптимальному випадку поєднання адаптогенних, вегетостабілізуючих, стреспротективних і ноотропних властивостей;
3) наявність, окрім лікувальної і профілактичної дії, здатності запобігати розвитку патології на етапі «передзахворювання»;
4) безпека і гарна переносимість;
5) економічна доступність.
Слід зазначити, що розробка такого ряду засобів є порівняно молодим напрямом у фармакології й тому на світовому фармацевтичному ринку досить жорстким критеріям, зазначеним вище, відповідає досить обмежена кількість препаратів. Ще меншою мірою дані засоби представлені в Україні [1].
Яскравим представником, що найбільш повно відповідає вищезазначеним вимогам, є Адаптол – похідний двох метильованих фрагментів сечовини (2,4,6,8-тетраметил-2,4,6,8-тетраазобіцикло(3,3,0)октадіон-3,7). Будучи похідним природних метаболітів організму, Адаптол має високий ступінь біологічної доступності, велику терапевтичну широту дії, не піддається біохімічним перетворенням в організмі, не виявляє кумулятивних властивостей. Що є особливо важливим, цей препарат – малотоксичний (токсичність Адаптолу у 150 разів менша, ніж у дилтіазему).
Адаптол – препарат, якому притаманний увесь спектр психотропних впливів, характерних для «традиційних» транквілізаторів, водночас він позбавлений основних побічних реакцій, властивих похідним бензодіазепіну (навіть у високих дозах).
Широта терапевтичного ефекту Адаптолу обумовлена вегетостабілізуючою дією. Адаптол регулює багато функцій організму, приводячи їх до норми. Потужна вегетостабілізуюча дія дозволяє, широко використовувати Адаптол у лікуванні цілої низки дезадаптуючих станів, наприклад при нейроциркуляторній дистонії, будь-яких інших захворюваннях, що супроводжуються розладами вегетативної регуляції, а також обумовлює його застосування при ПМС. Адаптол виявляє м’яку ноотропну дію, що полягає у підвищенні логічності і швидкості мислення, не стимулюючи емоційну активність. Адаптол відновлює нормальний рівень мислення у здорових людей на тлі фізичної і психічної перевтоми. Поєднання вегетостабілізуючої, помірної транквілізуючої та ноотропної дії Адаптолу дозволяє досягати адаптогенної активності, антистресового й стреспротекторного ефекту. Застосування цього препарату забезпечує збільшення мозкового кровотоку, антигіпоксичні ефекти, поліпшення розумової і фізичної працездатності без зниження швидкості реакції. Адаптол можна приймати, не припиняючи будь-якого виду діяльності. Він добре поєднується практично з будь-якими лікарськими засобами, не має обмежень використання, пов’язаних з віком хворого або супутньою патологією.
Особливо слід наголосити на стреспротекторній дії Адаптолу. Протекція стресу, як спосіб фармакологічного захисту від психічних перевантажень, полягає у превентивному прийомі транквілізатора для попередження розвитку небажаних наслідків стресу. Таким чином, застосування Адаптолу протягом періоду, під час якого організм піддається перевантаженню, підвищує соціальну стійкість індивідуума і дозволяє виконувати роботу з більшою ефективністю.
Нами проведено спостереження за 75 жінками віком від 20 до 43 років, які перебували на лікуванні в клініці внутрішніх хвороб із приводу різних форм патології, у яких при складанні анамнезу було діагностовано ПМС. Тривалість ПМС коливалася від 2 міс до 10 років.
Нервово-психічні порушення у всіх обстежених нами хворих характеризувалися великим поліморфізмом скарг. У клінічній картині домінували три основні групи симптомів. До першої групи було віднесено вегето-судинні розлади: припливи жару до голови і верхньої половини тулуба, озноблення, головний біль, часте запаморочення, підвищена стомлюваність, слабкість, розлад сну (безсоння вночі і сонливість удень). До другої групи були віднесені психопатологічні симптоми невротичного характеру: дратівливість, плаксивість, емоційна лабільність, тривога і занепокоєння, неприємні відчуття у різних частинах тіла, нав’язливі сумніви і спогади. Третя група була представлена симптомами, що вказують на соціальну дезадаптацію хворих: відзначалося зниження працездатності, конфліктність у домашній і сімейній обстановці, змушене звуження кола інтересів. Зазначені групи симптомів виявлялися у всіх обстежених нами пацієнтів практично однаковою мірою.
Усі хворі, залежно від проведеної медикаментозної корекції нервово-психічних розладів, були розподілені на три групи, порівняні між собою за віком, тривалістю та тяжкістю ПМС. До першої (основної) групи увійшло 28 хворих, які одержували Адаптол по 0,3-0,6 г 3 рази на день. Другу групу склали 25 хворих, які одержували настоянку пустирника, настоянку або екстракт валеріани, настоянку півонії як седативні засоби. До групи порівняння увійшли 22 обстежених жінки з аналогічними захворюваннями, які одержували лише базову терапію основного захворювання, а також плацебо. Тривалість лікування становила від 15 до 20 днів (табл. 1).
Таблиця 1
Розподіл хворих за групами
|
Групи хворих |
Кількість хворих |
Медикаментозна корекція ПМС |
|
I |
28 |
Адаптол 0,3_0,6 г 3 рази на день |
|
II |
25
|
Настоянка пустирника, настоянка чи екстракт валеріани, настоянка півонії |
|
III |
22 |
Плацебо |
Ефективність лікування оцінювали на підставі клінічного спостереження, відповідно до методичних рекомендацій Державного фармакологічного центру МОЗ України з клінічного вивчення лікарських речовин. За критерій ефективності лікування слугувало повне і стійке зникнення патологічних симптомів.
Адаптол призначали в дозі 0,3-0,6 г 3 рази на день з 14-го дня від початку і до кінця менструального циклу.
Було проведено моніторинг регресування основних суб’єктивних і об’єктивних симптомів, що спостерігалися у хворих, після 1 курсу лікування (табл. 2).
Таблиця 2
Моніторинг регресування основних суб'єктивних і об'єктивних симптомів
|
симптоми |
І група |
II група |
IIІ група |
||||||
|
до ліку- вання |
після лікування
|
поліп- шення
|
до ліку- вання |
після лікування
|
поліп- шення
|
до ліку- вання |
після лікування
|
поліп- шення |
|
|
Головний біль |
24 |
4 |
20 |
20 |
15 |
5 |
18 |
17 |
1 |
|
Припливи жару |
22 |
3 |
19 |
23 |
18 |
5 |
21 |
19 |
|
|
Запаморочення |
18 |
2 |
16 |
14 |
9 |
5 |
15 |
14 |
1 |
|
Озноб |
7 |
0 |
7 |
4 |
3 |
1 |
6 |
5 |
1 |
|
Підвищена втомлюваність |
12 |
1 |
11 |
13 |
8 |
5 |
10 |
9 |
1 |
|
Розлади сну |
18 |
2 |
16 |
15 |
9 |
6 |
17 |
15 |
2 |
|
Дратівливість |
25 |
1 |
24 |
22 |
14 |
8 |
20 |
17 |
3 |
|
Плаксивість |
17 |
0 |
17 |
19 |
12 |
7 |
14 |
10 |
4 |
|
Неспокій |
28 |
0 |
28 |
25 |
15 |
10 |
22 |
17 |
5 |
|
Пониження працездатності |
19 |
2 |
17 |
20 |
13 |
7 |
17 |
14 |
3 |
|
Конфліктність |
12 |
1 |
11 |
14 |
8 |
6 |
12 |
9 |
3 |
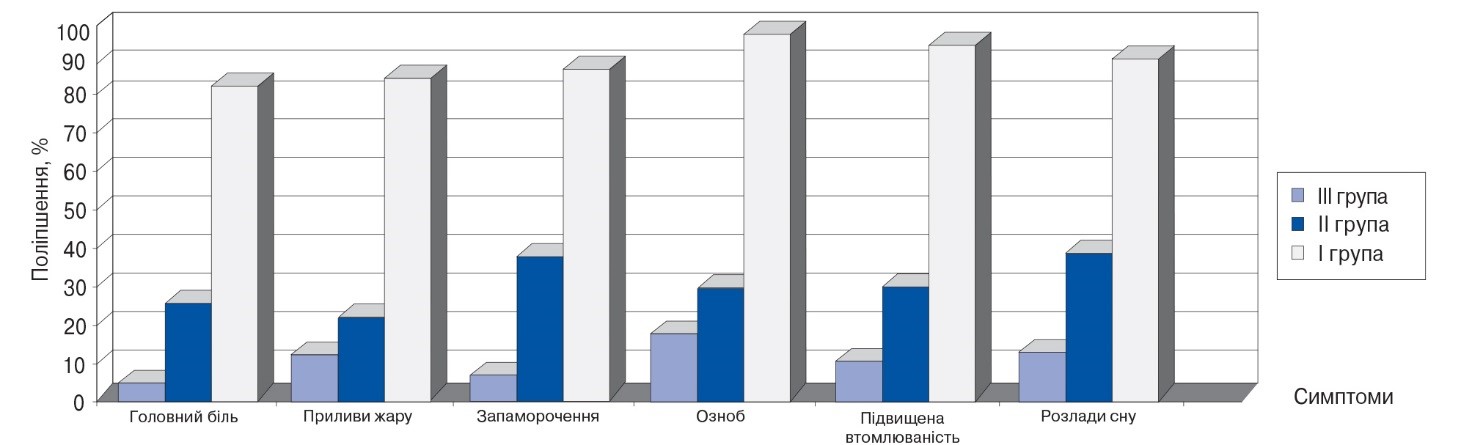
Рис. 1. Порівняльний регрес вегетосудинної симптоматики
Крім того, дуже важливо відзначити, що позитивний ефект наставав уже на 3-5 день від початку лікування. Це значно швидше, ніж у хворих II і III груп.
У II групі пацієнтів, які приймали седативні препарати рослинного походження, лікування виявилося ефективним у 25-38% досліджених, на 12-14 день від початку лікування, що значно поступається показникам у пацієнтів І групи. У хворих III групи показники поліпшення становили 5-16%. У III групі ефект наставав тільки після 20 днів лікування основного захворювання, що посилило прояви симптомів ПМС.
Психопатологічна симптоматика у пацієнтів, які приймали Адаптол, практично зникла (96-100% ефективність), у той час як у пацієнтів II і III груп ефективність терапії була значно гіршою, (відповідно 36-40% і 15-29%) (рис. 2).
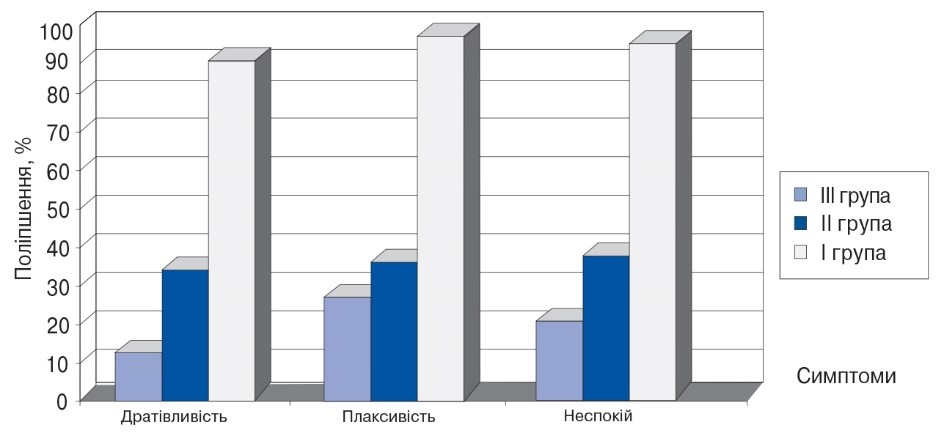
Рис. 2. Порівняльний регрес психопатологічної симптоматики
Регрес симптоматики, що вказує на дезадап-тацію хворих, які приймали Адаптол, також був вищим (90-92% ефективності), ніж у пацієнтів II (35-42%) та III (18-25%) груп (рис. 3).
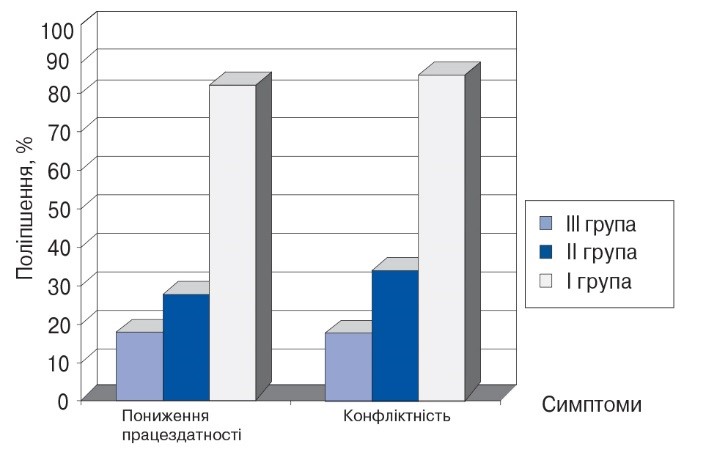
Рис. 3. Порівняльний регрес симптоматики, що вказує на дезадаптацію
Після курсу лікування Адаптолом нервово-психічні прояви при ПМС було усунуто повністю у 25 хворих (89,3%) (рис. 4). У 7 жінок, які раніше (протягом декількох місяців або років) безуспішно лікувалися іншими засобами, ефект від терапії Адаптолом був менш виражений, у зв'язку з чим препарат призначали в дозі 1,2-2,4 г на добу, і після цього наставав виражений позитивний ефект. Відзначалася добра переносимість препарату, будь-яких побічних ефектів не спостерігалося.
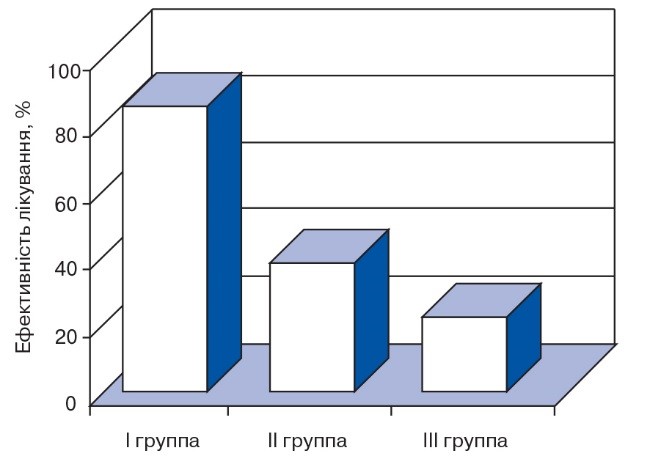
Рис. 4. Порівняльна характеристика ефективності лікування
При лікуванні хворих II групи позитивний результат відзначався у 14 хворих (43%), що істотно поступалося результатам лікування хворих І групи. При цьому переважно усувалися прояви вегето-судинних розладів.
Лікування хворих III групи, що не включало седативні препарати, тільки у 23,3% випадків (6 хворих) попереджало нервово-психічні прояви ПМС.
ВИСНОВКИ
1. Адаптол є ефективним засобом лікування передменструального синдрому, що переважно проявляється астено-невротичними і вегетативними порушеннями. Ефективність лікування препаратом становила 89,3%.
2. Препарат Адаптол поліпшує якість життя жінок, які страждають на передменструальний синдром, викликаючи досить швидкий регрес симптоматики соціальної дезадаптації (92% ефективності).
3. Препарат Адаптол у рекомендованих виробником дозах добре переноситься пацієнтами і не чинить побічних ефектів; за необхідності, для посилення і прискорення ефекту, є можливим збільшення дози до 2,4 г на добу.
ЛІТЕРАТУРА
1. Бурчинський С.Г. // Ліки. – 2001, – №5-6. – С. 60-63.
2. Вейн A.M. Вегетатиные расстройства. Клиника, диагностика, лечение.
3. Громов Л.О//Вісн. фармакол. та фармації. – 2001. – №11. – С. 2-5.
4. Заиконникова И.В., Зимакова И.Е., Лебедев О.В., Хмельницкий Л.И. Мебикар//Сер.: врачу» – Вып.1. – М., 1990, – 42 с.
5. Марторано Дж., Морган М., Фрайр У. Предменструальный синдром/Пер. с англ. – СПб.: ПК
6. Мачерет Е.Л., Мурашко Н.К., Писарук А.В.//Укр. мед. часопис – 2000. – №2, – С. 89-94.
7. Менделевич Д.М., Зимакова Н.Е., Менделевич В.Д. //Акуш. и гинекол. – 1983. – №2. – С. 11-14.
8. Несукай Е.Г., Несукай В.Г.//Укр. кардіол. журн. – 2000, – №1-2. – С. 10-13.
9. Покалев Г.М., Нейроциркуляторная дистония. – Нижний Новгород: НГМИ, 1994. – 300 с.
10. Свинцицкий A.C., Воронков Л.Г. Новая группа психотропних средств – транквилизаторы с ноотропным компонентом и нх место в повседневной врачебной практике//Сер.: «В помощь практическому врачу». – Вып. 1. – К., 2000. – 10 с.
11. Тополянский В.Д., Струковская м.В. Психосоматические расстройства. – М.: медицина, 1986 – 383 с.
12. Щербатенко Л.А., Тагирова Т.С., Канбург Р.А.// Казанский мед. журн. – 1986. – №5. – С. 321-323.
13. Яничек Ф.Дж., Девис Д.М. Принципы и практика психофармакотерапии. – К.: Ника центр, 1999. – 728 с.
14. Muller J.Е., tetter y.N.//New engl. J. Med. – 1991, – V.325, №4. – P. 1038-1039.
15. Terazaki N., Ando Y., Yamashita T.//y. Auton Nerv. Syst. – V.68, №1-2, – P. 101-108.

